Toekomst van de zorg
 Een slechte dag voor John Blake uit Minneapolis. Bij het klussen gebeurt een ongelukje met de cirkelzaag. “Ik had het hout zo vast, en schoot per ongeluk uit. Ratssss, twee vingertoppen eraf, in een ogenblik.” John is niet verzekerd. “Wat gaat me dit kosten?, gaat er dan door je hoofd.” Gelukkig is het ziekenhuis dichtbij en kan mogelijk nog wat hersteld worden. Ze doen een prijsvoorstel: $60.000 voor de middelvinger of $12.000 voor de ringvinger.
Een slechte dag voor John Blake uit Minneapolis. Bij het klussen gebeurt een ongelukje met de cirkelzaag. “Ik had het hout zo vast, en schoot per ongeluk uit. Ratssss, twee vingertoppen eraf, in een ogenblik.” John is niet verzekerd. “Wat gaat me dit kosten?, gaat er dan door je hoofd.” Gelukkig is het ziekenhuis dichtbij en kan mogelijk nog wat hersteld worden. Ze doen een prijsvoorstel: $60.000 voor de middelvinger of $12.000 voor de ringvinger.
Het wordt de ringvinger. Het topje van de middelvinger is de prullenbak in. Dat wordt een toekomst zonder middelvingertop, gehandicapt. Volledige zorg is immers onbetaalbaar.[1]
In 2009 hadden zo’n 50 miljoen Amerikanen net als John Blake geen zorgverzekering.[2] Miljoenen Amerikanen verkeerden dagelijks in de vrees om een ziekte of lichamelijk letsel op te lopen. Nog eens 25 miljoen waren onderverzekerd, wat eveneens grote risico’s met zich meebracht. [3] De meeste Amerikanen waren en zijn overigens wél verzekerd. Toch betekende een verzekering voor hen niet automatisch dat ze verzekerd waren van goede zorg. Wat nu als de verzekeringsmaatschappij niet wil uitkeren boven een bepaald bedrag aan medicijnen? Of je überhaupt niet meer wil verzekeren omdat je autisme of bijvoorbeeld diabetes hebt? Wat als de verzekeringmaatschappij je als ‘risicogeval’ bestempelt en je niet (meer) wilt verzekeren? Het was allemaal mogelijk in de VS.
Obamacare
Daar is met de zorgwet van Obama verandering in gekomen. Op 23 maart 2010 stemde het Huis van Afgevaardigden in met de omstreden hervorming van de gezondheidszorg.
De nieuwe zorgwet, Patient Protection and Affordable Care Act (PPACA) ook wel Obamacare genaamd, voorziet o.a. in een verplichte basisverzekering voor veruit de meeste Amerikanen. Gewetensbezwaarden kunnen vanaf 2014 zelfs worden beboet.
Obamacare stelt ook dat werkgevers niet verplicht zijn hun werknemers te verzekeren. Echter als werknemers de hoge kosten niet kunnen opbrengen wordt bij bedrijven met meer dan 50 man personeel de werkgever gedwongen om mee te betalen.
In tegenstelling tot eerder mogen verzekeringsmaatschappijen Amerikanen die al ziek zijn, niet meer afwijzen. Zij mogen ook geen hogere premies rekenen op grond van het geslacht of de gezondheidstoestand van verzekerden. Ook wordt het maatschappijen moeilijker gemaakt polissen op te zeggen, als een verzekerde ziek wordt of gehandicapt raakt.
De bovenstaande punten leidden tot felle discussies in de volle breedte van de samenleving. Niet in het minst vanwege de geraamde kosten voor de komende 10 jaar: zo’n 940 miljard dollar. 26 Staten procederen momenteel tegen de wet waarover het Amerikaanse Hooggerechtshof zich nu buigt. Zij vinden een verplichte verzekering en een boete voor gewetensbezwaarden in strijd met de grondwet.
Kwaliteit versus kosten
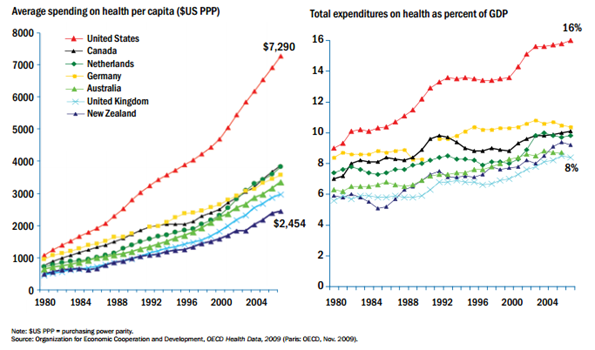
Of Obamacare nu wel of niet grondwettelijk is, de VS staat bijzonder slecht bekend als het gaat om het algehele zorgstelsel. De zorg zelf is er van topkwaliteit, maar de zorgkosten per inwoner zijn wereldwijd het hoogst, met zo’n 16% van het NBP. De VS staan op nr. 49 voor wat betreft levensverwachting (gemiddeld 78,37 jaar). Ook is de zuigelingensterfte bijna het dubbele van dat in veel andere Westerse landen. Nederland staat daarentegen wereldwijd als beste bekend.[4] Zo zijn in ons zorgstelsel o.a. de toegang tot de gezondheidszorg en de tijd van behandeling het best. Opvallend genoeg scoort Engeland ook goed – vooral efficiency en effectiviteit – en dat met 2/3 van de kosten van Nederland. Daar valt voor ons nog wat te leren. (Tabel 1: ranking van zorgstelsels)
Maar al zijn we nummer één op zorggebied en is een zorgverzekering bij ons vanzelfsprekend, toch zijn we ons ervan bewust dat een verzekering niet betekent dat we er zeker van kunnen zijn dat we niet ziek worden. Een verzekering werkt niet preventief. Het impliceert dat we, mochten we zorg nodig hebben, ervan verzekerd zijn dat die zorg beschikbaar en ook betaalbaar is. In Nederland ís die zorg ook nog betaalbaar. Al klinken er heftige protesten als de eigen bijdrage omhoog gaat, wat voor sommigen ook ongetwijfeld problematisch is. Niet dat er daarmee geen enkele zorg is om de gezondheidszorg. De zorgkosten nemen drastisch toe, met een stijging van 61 miljard in 2010 tot 74,5 miljard in 2015 (Figuur 1: stijging ziektekosten).[5]
De voorspelde zorgkosten zien er nu al slecht uit. Maar wat te denken van de toenemende vergrijzing en de toename van welvaartsziektes? Zowel welvaartstoename als vergrijzing zal leiden tot een toename van het aantal mensen dat lijdt aan chronische, kostenverslindende ziekten en handicaps. Immers, toenemende welvaart vergroot de levensverwachting en daarmee vergrijzing, en daarmee ook een toename van mensen die langer ziek zijn.
Welvaartstoename kent ook symptomen als ongezond (veel) eten, weinig beweging en stress, dat eveneens de kans op ziekten bevordert.
Prangende vragen die daarbij kunnen ontstaan zijn: zullen er genoeg handen aan het bed beschikbaar blijven om aan de zorgvraag te voldoen? Wat is de kosten-baten-analyse als het gaat om verslechtering van de kwaliteit van leven bij vergrijzing? En wie zijn straks beslissingsbevoegd in deze?
Het schijnen bizarre vragen te zijn. Een kosten-baten-analyse over kwaliteit van leven. Leven is toch juist het meest elementaire, waarop kosten nog moeiten bespaard zouden moeten worden. Toch moéten we er nu over nadenken, de cijfers wijzen immers uit dat de ratio werkenden v.s. niet werkenden 3:1 is, terwijl de verwachting in 2030 is dat dit nog maar 1,5:1 is. Een halvering van het aantal werkenden, met als gevolg een enorme stijging in kosten.
Veranderende ziektebeelden
De toename van welvaart en vergrijzing hebben direct invloed op veranderende ziektebeelden. Wijzen de cijfers uit dat op dit moment voornamelijk ¨traditionele ziektes¨ zoals infecties, diarree en AIDS de wereldwijd de grootste belasting vormen (in kosten), in 2030 zien we verschillende (chronische) welvaartziekten de ranglijst aanvoeren met opvallende stijgers zoals COPD (longaandoeningen) en diabetes (Figuur 2: Veranderende ziektebeelden). Opvallend en zorgelijk is dat depressie en hartaandoeningen, die op dit moment al bijna bovenaan staan, nog zullen toenemen (Figuur 3: Ranglijst ziektelasten wereldwijd).[6]
De toename van welvaartziekten staat niet los van het weer terugkeren van de wachtlijsten.
Wellicht zijn er straks net zoveel handen aan het bed nodig als er in het bed liggen. De marktwerking heeft nog niet uitgewerkt wat we wilden bereiken. Immers, de zorg werkt nog steeds aanbodgestuurd, en niet vraaggestuurd (vanuit de patient).
Innovatie
10 Jaar geleden werd er al over hervorming en innovatie in de zorg gesproken. Onder andere Pim Fortuyn had er een uitgesproken mening over. In 2002 presenteerde hij een revolutionair concept voor de zorg. In dat concept dichtte hij de ICT een belangrijke rol toe: ¨In mijn concept ligt het acedemisch ziekenhuis in een mooi parkje… met paviljoens. In die paviljoens zitten de dokters en de medisch technologen achter beeldschermen en bedienen van daaruit de hun toegewezen regio en bij een uitzonderlijk specialisme het hele land en zonodig de hele wereld.¨ En verder: ¨Ze zijn desgevraagd dienstbaar aan de specialisten in de kleine regionale ziekenhuizen en poliklinieken.¨[7]
Het klonk wellicht absurd in die tijd, maar het is wel waar we naartoe moeten. We moeten af van de centralisatie van zorgfabrieken en de zorg juist weer decentraliseren. Zorg moet voor zover mogelijk geboden worden, daar waar de patiënt woont. Dit kan middels kleine klinieken, die passende zorg aanbieden, in samenwerking met de ziekenhuizen. Ketenzorg noemen we dat. Bij ketenzorg is er sprake van een samenhangend geheel aan zorg dat door verschillende zorgaanbieders op een gezamenlijk georganiseerde manier aangeboden wordt aan de patient, die in het proces centraal staat. [8]
Inmiddels leven we tien jaar later, de cijfers wijzen uit dat de ziekten met de grootste stijgingen naar 2030 – zoals diabetes, COPD en mentale ziekten – chronisch zijn en over het algemeen protocollair behandelbaar. Deze ziekten zijn verantwoordelijk voor 75% van de zorgkosten en 85% van de sterfgevallen. Er is op dit gebied dus grote winst te halen, bijvoorbeeld door te automatiseren. Veelal wordt hier gebruik gemaakt van een Keten Informatie Systeem (KIS)[9]. De belangrijkste kenmerken hiervan zijn:
– Elektronisch, vaak webbased.
– Multidisiplinair, zowel patient, huisarts, ziekenhuis als specialist zijn betrokken in het zorgproces
– Multi-disease, mogelijkheid om meerdere ziektebeelden te behandelen
– Zelfmanagement, de patient heeft inzicht in zijn zorgdossier, en kan zelf eenvoudige controles uitvoeren. Hij wordt hierdoor actief bij zijn eigen zorgproces betrokken.
Een voorbeeld van innovatie op deze manier is Zorgaanbieders Online. Deze organisatie heeft een aantal belanghebbende partijen bijeen gebracht, om zorg in de GGZ te verbeteren. Dit met behulp van elektronische gereedschappen. [10] Het is een open platform waarop zorgverlener en patient samenwerken. Door inzet van e-interventies worden onnodige bezoeken aan de zorginstelling voorkomen. Hulpverleners concetreren zich op de taken waarin hun toegevoegde waarde het grootst is. Daarnaast wordt de patient zelf actief betrokken bij het zorgproces. Dit doormiddel van Zelfmanagement waarbij de patient zelf eenvoudige metingen kan verrichten en taken kan uitvoeren die bijdragen aan zijn persoonlijke behoeften en behandeltraject.
Het mooie van dergelijke concepten is dat bepaalde behandelplannen breed inzetbaar worden, dat ziekenhuizen en zorgverleners elkaar aanvullen en van elkaars inzichten gebruik kunnen maken. Zo innoveert de zorg zichzelf.
Integrale bekostiging
In 2010 is bij wijze van proef het model van integrale bekostiging ingevoerd. Volgens dit systeem wordt alle zorg rond de (chronisch) zieke georganiseerd en uitbetaald (door de verzekeraar) aan een zorggroep. Een zorggroep is over het algemeen een groep van samenwerkende huisartsen uit dezelfde regio. Dit zou de kwaliteit van de zorg voor chronisch zieken moeten verbeteren. Evaluatie van dit model wijst uit dat het efficient werkt, maar ook nog de nodige aandacht behoeft. Zo is er nog te weinig transparantie (welke zorg wordt nu werkelijk geboden voor het geld) en ervaart de patient nog weinig integrale zorg. Ook komt zelfmanagement nog niet van de grond (hij wordt nog te weinig betrokken bij het proces). [11]
Het is nog te kort dag om te concluderen of bovenstaande manier van bekostiging van de zorg werkt of niet. Toch zijn er al zeker voordelen te zien. Zo is de zorg meer decentraal ingericht, met plaatselijke huisartsen die toch regionaal samenwerken. Op lokaal niveau is er dus zorg dichtbij, terwijl door de integrale samenwerking eenvoudig het ziekenhuis of een specialist ingeschakeld kan worden. Dat geeft de patiënt rust, nu hij één aanspreekpunt dichtbij heeft en niet meer verwezen wordt van de ene naar de andere specialist.
Juist door de integrale manier van samenwerken, en het specifiek kunnen aanbieden van de zorg die de patient nodig, is het nu ook mogelijk de juiste kosten te declareren bij de zorgverzekeraar, geautomatiseerd. Dit kan in de toekomst enorm kostenbesparend werken, zonder dat het handen aan het bed kost.
Conclusie
In de VS is men er nog niet uit: wel of geen Obamacare. Die discussie speelt in Nederland niet, maar wij ontkomen ook niet aan hervormingen in de gezondheidszorg. Door vergrijzing en veranderende ziektebeelden wordt de zorg onbetaalbaar. Met alternatieve oplossingen als gedecentraliseerde zorg, ketenzorg en integrale bekostiging wordt er een stap in de goede richting gezet. Het meest essentiele is echter de noodzaak van goede afstemming van zorg op de persoonlijke situatie en behoeften van de patient. Gezondheid is niet alleen maar “beter worden” maar ook “wat kun je nog ondanks beperkingen”. De rol van Zelfmanagement hierin is van groot belang.
Het innoveren en automatiseren van processen is in gang, maar toch lijkt dit momenteel nog niet bij te dragen aan enorme besparingen in de komende jaren. Daar liggen kansen voor ondernemers en zorgaanbieders. Toon aan dat samenwerken werkt, ook met patienten! Dat innoveren werkt, dat automatiseren (tot op zekere hoogte) werkt. Maar blijf vooral ook op zoek naar alternatieven, naar kostenbesparingen op lange termijn, een betaalbare visie.
Ondanks alle hervormingen is er bovenal vertrouwen nodig. Vertrouwen ondanks de zorgwekkende financiële vooruitzichten en politieke verdeeldheid. Er is vertrouwen nodig in de verantwoordelijkheid die mensen moeten nemen[12], maar ook vertrouwen op Zijn leiding voor de toekomst. In Zijn handen ligt immers de toekomst, die van ons en die van de zorg.
Voetnoten
[1] Uit SiCKO – Documentaire over ¨De Amerikaanse zorgindustrie¨, Michael Moore – 2007
[2] Kanttekening: Een deel van die 50 miljoen mensen heeft geen verzekering, omdat ze in transitie zijn van de ene baan naar de andere. Daarnaast is er op veel plaatsen in de US gratis zorg beschikbaar voor mensen met beperkte financiele middelen. Zo is er in Rochester een Salvation’s Army Clinic (het Leger des Heils) die gratis zorg levert. Deze kliniek wordt bemand door artsen die hier als vrijwilliger een deel van hun tijd werken. Deze artsen zijn onder meer afkomstig van Mayo Clinic (Een van de grootste private ziekenhuizen van de VS, zie http://www.mayoclinic.com).
[3] The Common Wealth Fund, Losing ground: How the loss of adequate health insurance is burdening working families, august 2008, p.8. Zie ook: http://www.healthcareproblems.org/health-care-statistics.htm
[4] The Commonwealth Fund, Mirror, Mirror on the Wall, How the Performance of the U.S. Health Care System Compares Internationally, p4
[5] Centraal Planbureau, Economische Verkenning 2011 – 2015, (CPB document no203), p53
[6] World Health Organisation, The global burden of disease: 2004 update, p51
[7] Prof. Dr. Pim Fortuyn, De puinhopen van acht jaar Paars (Karakter Uitgevers 2002), p38
[8] http://www.cbo.nl/thema/Ketenzorg/
[9] Een voorbeeld van een KIS is het VitalHealth CHM: http://www.vitalhealthsoftware.nl/oplossingen/vitalhealth-kis-diabetes.html (zie ook figuur 4)
[10] http://www.zorgaanbiedersonline.nl/
[11] Monitoring Integrale Bekostiging, Zorg voor Chronische Zieken, Tweede rapportage (Evaluatiecommissie Integrale Bekostiging, januari 2012)
[12] Lewis merkt op over het christelijk leven en de verantwoordelijkheid van de mens: ¨Als het (christelijk geloof) zegt dat je de hongerigen moet voeden, krijg je daarbij geen kookles. Als het zegt dat je de Schriften moet lezen krijg je daarbij geen les in Hebreeuws en Grieks, en zelfs niet in je eigen taal¨. C.S. Lewis, Onversneden Christendom (Uitgeverij Kok 2009), p87
Zicht
 Dit artikel verscheen in Zicht 2012-2: Grenzen aan de zorg.
Dit artikel verscheen in Zicht 2012-2: Grenzen aan de zorg.
Het belang van een goede gezondheid staat bij de meeste mensen met stip op plek één van hun prioriteitenlijstje. Dat komt ook tot uitdrukking in de uitgaven aan zorg. Die behoren tot de hoogste ter wereld. Een andere indicator is het aantal mensen dat werkt in de sector gezondheids- en welzijnszorg. Nóg meer werknemers en nóg meer uitgaven aan de zorg. Wanneer bereiken we de grens aan de zorg? Of bestaat die grens niet? In dit nummer van Zicht denken we na over een christelijke visie op de hiervoor geschetste ontwikkeling.
Vanaf 2012 heeft Novini een eigen rubriek in het tijdschrift Zicht onder de naam Worldview. Zicht is een kwartaaluitgave van het Wetenschappelijk Instituut van de SGP. Meer info over Zicht vindt u hier.